Dentro del desarrollo de la diabetes tipo 2 existe un estado metabólico previo que no corresponde aún a diabetes tipo 2, pero que tampoco se ubica dentro de la normalidad, es decir, se trata de un estado intermedio alterado que se ha redefinido como prediabetes (intolerancia metabólica a la glucosa). La importancia de este conocimiento radica en que se ha demostrado que al identificar e intervenir la prediabetes a través de la Nutrición Médica y Programas de entrenamiento científico aplicados correctamente a los pacientes prediabéticos, es posible evitar su progresión a diabetes hasta en un 58% de los casos. Se estima que la prediabetes señala una disminución de la reserva pancreática y que al momento de manifestarse el estado diabético, la reserva está por debajo de un 50%. Al aplicar la Nutrición Médica y Programas de entrenamiento científico a los pacientes en estado de prediabetes se podría evitar el deterioro progresivo de las células beta del páncreas (productoras de insulina) logrando desacelerar la progresión a diabetes tipo 2. Es razonable anticipar que la detección y tratamiento de la prediabetes sea una estrategia eficiente para lidiar con la epidemia de diabetes tipo 2 actual en occidente.
Epidemiología: El occidente en promedio se encontró que al rededor del 60% de las personas con sobrepeso y obesidad tienen prediabetes. De ellos, el 55.2 % tenía solo intolerancia metabólica a la glucosa y el 30.5 % cursan con glucosa alterada en ayunas, mientras que el 23.5% tienen tanto intolerancia metabólica a la glucosa y glucosa alterada en ayunas combinada.
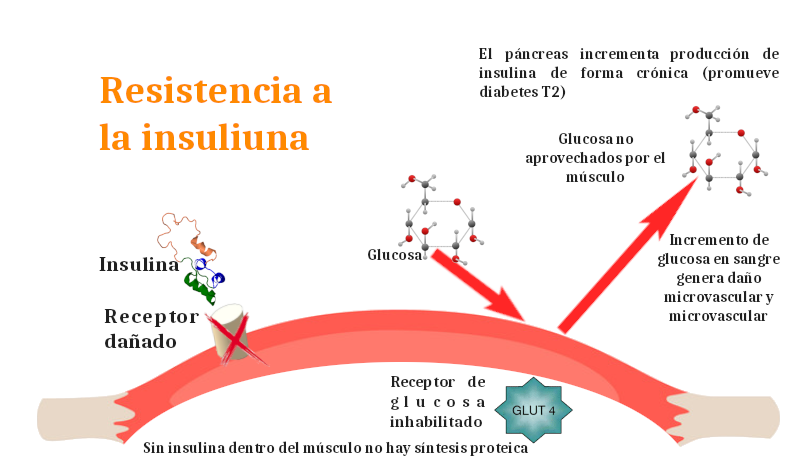
Fisiopatología: Los pacientes con sobrepeso y obesidad desarrollan resistencia a la insulina mediada por una producción de ácidos grasos libres, los cuales, a través de ciertos metabolitos, disminuyen la capacidad de los receptores de la célula del músculo para captar la insulina. Esto genera que la célula muscular no logre ingresar la glucosa en su citoplasma y pierde la capacidad de utilizarla como fuente de energía, esto promueve hiperglucemias que generan daños orgánicos en el organismo. Además, si la célula muscular no cuenta con insulina en su citoplasma, deja de sintetizar proteína y con ello la preciada masa muscular disminuye, acortando los años de vida de una persona.
Signos y síntomas: Desafortunadamente, no produce síntomas ni dolor que alerte al paciente, pero se observa en perímetros de cintura ≥94 cm en hombres y ≥88 cm en mujeres. Hay casos donde se desarrolla acantosis nigricans que se identifica como tener la piel oscurecida con o sin cuarteaduras en la axila y al rededor del cuello, en el cual tambien se presentan aacrocordones (pequeños bultitos de piel muy movibles). En mujeres con ovario poliquístico puede empeorar los síntomas, produciendo ciclos menstruales irregulares, infertilidad y períodos que causan dolor.
Consecuencias: Enfermedad cerebrovascular, cardiovascular, hipertrofia ventricular izquierda, hipercoagulación (producción trombos), hipertensión arterial, disfunción plaquetaria, promueve intolerancia al carbohidrato y diabetes tipo 2, atrofia muscular, inflamación sistémica, hipertrigliceridemia, hipercolesterolemia, hiperhomocisteinemia, síndrome metabólico, hígado graso no alcohólico, entre otras.
Curarse de la prediabetes
En la mayoría de los casos podría revertirse, pero sobre todo se puede retrasar su evolución a diabetes tipo 2. Las medidas no farmacológicas hasta ahora son las más recomendadas y evitar sus consecuencias. La pérdida de grasa patógena e incremento de la masa muscular son el mejor manejo, ya que tiene un efecto directo del mejoramiento el metabolismo de glucosa, lípidos y síntesis proteica. Pero lo más importante sin duda es estar expuesto el menor tiempo posible a la resistencia a la insulina para evitar el daño multiorgánico y así minimizar el desarrollo de enfermedades metabólicas incurables como la diabetes tipo 2.
.
Tratamiento Médico-Nutricio
A) Nutrición Médica basada en la selección un modelo dietario médico-terapéutico apropiado, con el cálculo adecuado de energía (kcal/día) y haciendo énfasis en el diseño en gramos de un perfil de grasas de alta calidad, Cabohidratos simples < 10%; Sodio < 2300 mg/día, recibir la dosis correcta del perfil de fibras (soluble e insoluble) > 25 g/día. Está demostrado que la pérdida de grasa patógena de un 8% disminuir la resistencia a la insulina a nivel hepático; mientras que una pérdida mayor al 10% de grasa patógena promovió la sensibilidad a la insulina en todo el músculo esquelético del cuerpo.
B) Plan de Entrenamiento Científico, con una correcta implantación de ejercicios aeróbicos y ejercicios de fuerza, ya que al consumir una media de 1500 kcal/semana con mejoramiento de masa muscular incrementa la sensibilidad a la insulina desde las primeras semana disminuyendo la exposición a la resistencia a la insulina y con ello minimizando los riesgos de sus consecuencias.
Duración del tratamiento: Depende del estado inicial del paciente, pero en promedio puede ser de 1-3 años. Puede incluir desde el control de patologías o la resolución de la obesidad, etc.
